Bilirubina
Noto anche come: Bilirubina totale; Bilirubina neonatale; Bilirubina diretta; Bilirubina indiretta; Bilirubina non coniugata; Bilirubina coniugata; TBIL
Nome ufficiale: Bilirubina su sangue
Ultima Revisione: 109.02.2022.
Ultima Modifica: 11.02.2022
In Sintesi
Perché?
Per lo screening o il monitoraggio di malattie epatiche o dell’anemia emolitica; per monitorare l’ittero neonatale.
Quando?
Quando il paziente mostra segni o sintomi di danno epatico, di malattia epatica, di ostruzione dei dotti biliari, di anemia emolitica o di problemi metabolici legati al fegato; in presenza di ittero neonatale
Il campione
Un campione di sangue prelevato da una vena del braccio oppure mediante una puntura del tallone (neonati). In alternativa, alcune strutture sanitarie dispongono di strumenti non invasivi che, posizionati sulla pelle del bambino, misurano la bilirubina (bilirubinometro transcutaneo).
La preparazione
Può essere richiesto al paziente di rimanere a digiuno (è permesso solo bere acqua) la notte precedente al prelievo.
È opportuno informare il medico in merito all'assunzione di farmaci o integratori, poiché alcuni di questi possono interferire con i livelli di bilirubina. Potrebbe essere necessario interrompere l'assunzione dei farmaci, previa indicazione del clinico, per un certo periodo di tempo prima di eseguire il test.
L'Esame
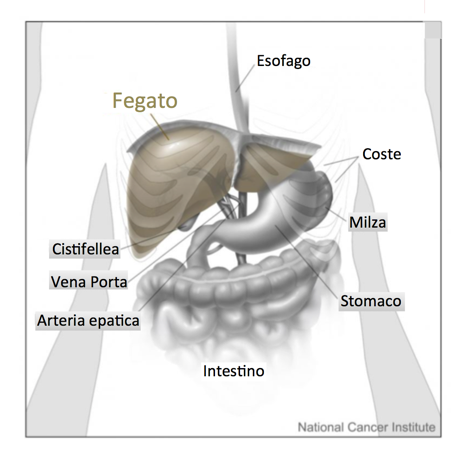
La bilirubina è un pigmento giallo- arancio che deriva dalla degradazione del gruppo eme. Il gruppo eme è un componente dell’emoglobina, contenuta all'interno dei globuli rossi (RBC). La bilirubina viene processata nello stadio finale dal fegato, per poi essere eliminata dall’organismo. Questo esame misura la concentrazione di bilirubina nel sangue per valutare la funzionalità epatica (se il fegato non funziona adeguatamente la bilirubina ematica aumenta) o come supporto nel diagnosticare l’anemia causata dalla distruzione dei globuli rossi (anemia emolitica) (eccessiva produzione della bilirubina).
Solitamente la vita media dei globuli rossi in circolo è di circa 120 giorni. La bilirubina viene prodotta in seguito alla distruzione dei RBC.
Due forme di bilirubina possono essere misurate o quantificate tramite esami di laboratorio:
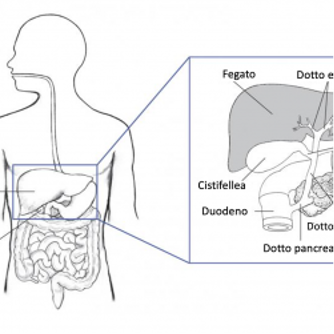
- La bilirubina non coniugata deriva dalla conversione del gruppo eme, il quale viene rilasciato dall’emoglobina liberata durante la distruzione dei RBC. La bilirubina non coniugata, tramite il legame con alcune proteine (in particolare l’albumina), viene veicolata al fegato, dove subisce l'attacco (coniugazione) di due molecole di acido glucuronico per formare la bilirubina coniugata
- La bilirubina coniugata viene trasferita fuori dal fegato, entra nelle bile e viene riversata nell’intestino tenue, dove viene degradata dai batteri ed eliminata con le feci. I prodotti di degradazione della bilirubina conferiscono alle feci il caratteristico colore marrone. Normalmente sono presenti piccole quantità di bilirubina coniugata nel sangue.
L'esame della bilirubina è incluso nel pannello metabolico e nel pannello epatico, che sono spesso utilizzati per valutare lo stato di salute generale del paziente.
- Solitamente, prima viene misurata la bilirubina totale (che comprende entrambe le forme di bilirubina, coniugata e non coniugata)
- Se il livello totale di bilirubina risulta aumentato, si può procedere eseguendo un secondo test, il quale rileva la forma idrosolubile della bilirubina, definita "diretta". Il test della bilirubina diretta fornisce una stima della concentrazione di bilirubina coniugata presente.
- Sottraendo la concentrazione della bilirubina diretta da quella della bilirubina totale, si ha una stima della concentrazione della bilirubina "indiretta", o non coniugata
- Meno comunemente può essere misurata la delta-bilirubina, un tipo di bilirubina coniugata legata covalentemente all'albumina e in grado di permanere nel sangue per un periodo di tempo prolungato. La delta-bilirubina si forma quando l'escrezione della bilirubina coniugata dal fegato risulta compromessa, ad esempio in seguito ad ostruzione dei dotti biliari.
Una piccola quantità (circa 250-350 mg, o circa 4 mg per kg di peso corporeo) di bilirubina viene prodotta quotidianamente nell’adulto sano. La maggior parte (70%-90%) deriva dal danno o della degradazione dei RBC, mentre la quantità rimanente proviene dal midollo osseo o dal fegato. Normalmente, piccole quantità di bilirubina non coniugata vengono rilasciate nel sangue, mentre la bilirubina coniugata è assente.
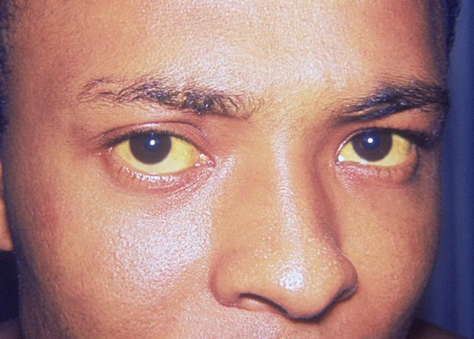
Se la bilirubina aumenta nel sangue la persona può apparire itterica, con colorito giallastro della pelle e/o degli occhi. L’insieme dei risultati dei test della bilirubina può fornire al clinico informazioni riguardanti la patologia presente (per maggiori informazioni a riguardo, consultare "Cosa significa il risultato del test?" nella sezione "Domande Frequenti").
Come e Perchè
Questo esame è utilizzato come parte del pannello metabolico durante un'indagine di routine per determinare la funzionalità epatica. Può essere prescritto da solo o insieme al pannello epatico per rilevare una concentrazione aumentata di bilirubina nel sangue, per stabilire la causa di itterizia e/o come supporto nel diagnosticare malattie epatiche, anemia emolitica e ostruzione dei dotti biliari.
Negli adulti e nei ragazzi, la bilirubina si misura per:
- Diagnosticare e/o monitorare malattie del fegato e dei dotti biliari (es. cirrosi, epatiti, o calcoli)
- Monitorare i pazienti affetti da anemia falciforme o da altre cause di anemia emolitica, i quali possono avere episodi chiamati “crisi”, nel corso dei quali si assiste ad un’eccessiva distruzione di RBC, con aumento della concentrazione di bilirubina
Nei neonati con ittero, la bilirubina è utilizzata per distinguerne le cause:
- Sia nell’ittero fisiologico che nella malattia emolitica del neonato risulta aumentata solo la bilirubina non coniugata (indiretta)
- Nella maggior parte delle patologie meno frequenti, il danno al fegato del neonato, derivante da epatite neonatale e atresia biliare, provoca aumento sia della concentrazione della bilirubina coniugata (diretta) che non coniugata (indiretta)
Nel neonato, è fondamentale rilevare e trattare precocemente le concentrazioni elevate di bilirubina, poiché potrebbero causare kernittero, o encefalopatia bilirubinica, dovuto al deposito della bilirubina a livello cerebrale. Infatti, l'accumulo di bilirubina nel sangue provoca danni al cervello che si sta formando, con conseguente ritardo mentale, difficoltà d’apprendimento e di sviluppo, perdita dell’udito, problemi nei movimenti oculari e morte.
Domande Frequenti
Sì, la bilirubina è uno dei parametri che possono essere rilevati tramite dipstick, strisce reattive utilizzate per l'analisi di routine dell’urina. Normalmente la bilirubina non è presente nell’urina. Tuttavia, la bilirubina coniugata è idrosolubile e può essere eliminata attraverso l’urina nel caso in cui non sia in grado di raggiungere la bile. Se la bilirubina è misurabile nell’urina, di solito significa che il fegato o i dotti biliari sono ostruiti, o che il paziente è affetto da epatite o altre forme di danno epatico. In tal caso, la bilirubina può essere rilevabile nell'urina nelle prime fasi della patologia.
Immagini Correlate
Pagine Correlate
Altrove sul web
Fonti
A.D.A.M. Medical Encyclopedia. Bilirubin – urine. Updated May 6, 2019. Accessed September 2, 2021. https://medlineplus.gov/ency/article/003595.htm
A.D.A.M. Medical Encyclopedia. Bilirubin blood test. Updated January 24, 2021. Accessed August 25, 2021. https://medlineplus.gov/ency/article/003479.htm
American Board of Internal Medicine. Laboratory reference ranges. Updated July 2021. Accessed August 25, 2021. https://www.abim.org/Media/bfijryql/laboratory-reference-ranges.pdf
Centers for Disease Control and Prevention. What are jaundice and kernicterus? Updated December 8, 2020. Accessed August 25, 2021. https://www.cdc.gov/ncbddd/jaundice/facts.html
Friedman LS. Clinical aspects of serum bilirubin determination. In: Chopra S, ed. UpToDate. Updated March, 2020. Accessed September 2, 2021. https://www.uptodate.com/contents/clinical-aspects-of-serum-bilirubin-determination
Hoilat GJ, John S. Bilirubinuria. In: StatPearls. Updated August 11, 2021. Accessed August 25, 2021. https://www.ncbi.nlm.nih.gov/books/NBK557439/
Kalakonda A, Jenkins BA, John S. Physiology, Bilirubin. In: StatPearls. Updated December 20, 2020. Accessed September 2, 2021. https://www.ncbi.nlm.nih.gov/books/NBK470290/
Lerma EV. Urinalysis. In: Staros EB, ed. Medscape. Updated December 15, 2015. Accessed September 7, 2021. https://emedicine.medscape.com/article/2074001-overview
MedlinePlus: National Library of Medicine. Bilirubin blood test. Updated July 30, 2020. Accessed August 25, 2021. https://medlineplus.gov/lab-tests/bilirubin-blood-test/
MedlinePlus: National Library of Medicine. Bilirubin in urine. Updated July 30, 2020. Accessed September 2, 2021. https://medlineplus.gov/lab-tests/bilirubin-blood-test/
US Department of Veterans Affairs. Bilirubin. Updated March 31, 2014. Accessed August 25, 2021. https://www.hepatitis.va.gov/HEPATITIS/course/index.asp?page=/provider/courses/livertests/livertests-12&
Wehbi M. Bilirubin. In: Staros EB, ed. Medscape. Updated November 18, 2019. Accessed August 25, 2021. https://emedicine.medscape.com/article/2074068-overview


