Paratormone (PTH)
Noto anche come: PTH intatto; PTH “biointatto”; Paratormone
Nome ufficiale: Ormone paratiroideo
Ultima Revisione: 10.01.2022
Ultima Modifica: 10.01.2022
In Sintesi
Perché?
Per determinare la causa di livelli alterati di calcio; per valutare la funzionalità delle paratiroidi; per la diagnosi differenziale tra iperparatiroidismo primario, secondario e terziario; per stabilire la diagnosi di ipoparatiroidismo; in corso di interventi chirurgici per il trattamento dell'iperparatiroidismo, al fine di confermare la rimozione dell’adenoma/carcinoma responsabile della patologia.
Quando?
Quando i livelli di calcio nel sangue risultano più alti o più bassi rispetto ai valori normali; in corso di un intervento chirurgico per l'iperparatiroidismo; per valutare la funzionalità delle ghiandole paratiroidi.
Il campione
Un campione di sangue venoso prelevato dal braccio.
La preparazione
Le linee guida attuali non richiedono di sottoporsi al digiuno prima dell'esecuzione del test. Normalmente i livelli di PTH risultano massimi durante le ore notturne e minimi dalla tarda mattinata al tardo pomeriggio, quando generalmente viene effettuato il prelievo dei campioni. Inoltre, il PTH può essere soggetto a fluttuazioni stagionali, in quanto inversamente proporzionale alle concentrazioni della vitamina D. É importante seguire le istruzioni fornite dal personale sanitario riguardo il momento migliore per effettuare il prelievo.
L'Esame
Questo esame misura la concentrazione dell'ormone paratiroideo (PTH) nel sangue.
L’ormone paratiroideo, o paratormone, è implicato nel mantenere stabili le concentrazioni di calcio nel sangue e nelle ossa. Fa parte di un sistema a feedback che comprende calcio, PTH, vitamina D e, in una certa misura, fosforo (fosfato) e magnesio. In caso di iperfunzionamento delle ghiandole paratiroidi, condizione nota come iperparatiroidismo, vengono rilasciate quantità eccessive di PTH, con conseguente aumento delle concentrazioni ematiche di calcio e comparsa di sintomi associati all'ipercalcemia. Al contrario, la diminuita produzione di PTH da parte delle paratiroidi (ipoparatiroidismo) causa la comparsa dei sintomi associati all'ipocalcemia.
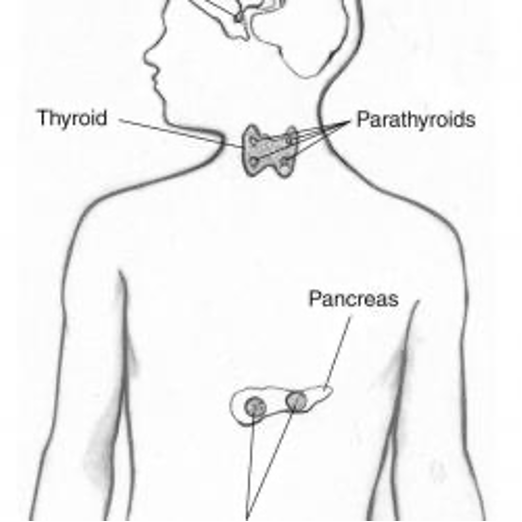
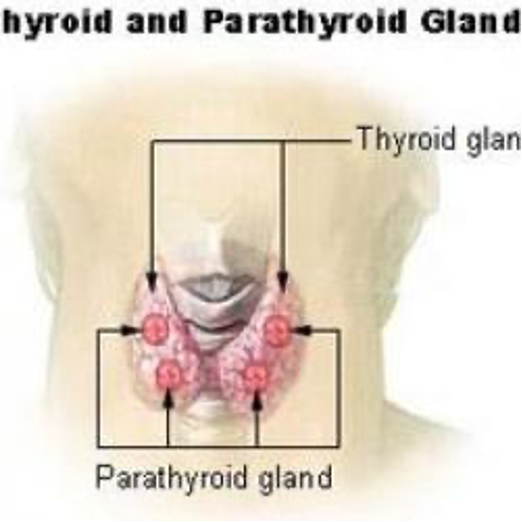
Il PTH viene prodotto dalle quattro paratiroidi, ghiandole delle dimensioni di un pisello situate nel collo, posteriormente alla tiroide. Normalmente, la diminuzione dei livelli ematici di calcio determina la secrezione del PTH. L’ormone paratiroideo (PTH) agisce su diversi organi per riportare i livelli di calcio nella norma tramite tre vie (due dirette e una indiretta):
- Promuove il rilascio di calcio dalle ossa nel circolo ematico
- Agisce sui reni sopprimendo l’escrezione di calcio nell’urina e promuovendo l’escrezione di fostato
- Stimola i reni a convertire la vitamina D dalla forma inattiva a quella attiva, con conseguente aumento dell’assorbimento intestinale del calcio presente negli alimenti
All'aumentare dei livelli di calcio nel sangue, la secrezione del PTH dalle paratiroidi diminuisce.
L’ormone paratiroideo è costituito da 84 aminoacidi e, pertanto, nella sua forma intatta viene talvolta chiamato PTH 1-84. Le ghiandole paratiroidi producono e secernono sia la forma intatta del PTH (PTH 1-84, la forma biologicamente attiva) che i suoi frammenti. La forma intatta dell’ormone rappresenta solo una piccola porzione del PTH prodotto, ma aumenta con la diminuzione dei livelli ematici di calcio e diminuisce in presenza di livelli elevati.
Una volta rilasciato nel circolo ematico dalle paratiroidi, il PTH ha un'emivita molto breve: i suoi livelli si dimezzano in meno di 5 minuti, a causa del riassorbimento e della degradazione operata dal fegato e dai reni. I frammenti sono di dimensioni variabili e riguardano la porzione carbossi-terminale; possono mancare da 6 aminoacidi a più della metà della porzione N-terminale del PTH. I frammenti C-terminali hanno un’emivita più lunga, sono presenti in concentrazioni maggiori e vengono eliminati dai reni.
Sebbene prima si ritenesse che tali frammenti fossero sostanzialmente inattivi, attualmente esistono ipotesi in merito ad una loro attività opposta a quella del PTH intatto.
Come e Perchè
Il test per l’ormone paratiroideo più frequentemente richiesto è la misura del PTH intatto. Questo esame viene eseguito in presenza di concentrazioni di calcio aumentate o diminuite, o di bassi livelli di potassio nel sangue. Inoltre, può essere richiesto per la diagnosi differenziale tra cause paratiroidee o non paratiroidee ed in caso di osteoporosi grave. Infine, viene eseguito per valutare l’efficacia del trattamento in pazienti affetti da patologie delle paratiroidi e per il monitoraggio dei pazienti con patologie renali croniche o in dialisi.
Spesso, il PTH viene richiesto insieme alla misura del calcio. Infatti, è importante valutare non soltanto le singole concentrazioni, ma anche il rapporto tra i due analiti e la responsività delle ghiandole paratiroidi alle variazioni della calcemia. Solitamente, risulta rilevante segnalare la presenza di gravi squilibri nella regolazione del calcio che potrebbero richiedere un intervento medico o la presenza di alterazioni persistenti indicative di una patologia sottostante.
I livelli di PTH possono essere richiesti anche nel monitoraggio dei pazienti con condizioni cliniche e patologie in grado di determinare uno sbilanciamento cronico dei livelli di calcio o che sono stati sottoposti ad interventi chirurgici o altri trattamenti per la presenza di tumori paratiroidei. I risultati del dosaggio intraoperatorio del PTH contribuiscono a confermare la totale rimozione del tessuto neoplastico.
Modalità del Test
Prima del test
Solitamente non è prevista alcuna preparazione prima dell'esecuzione del test. Il clinico può fornire indicazioni circa la necessità di sottoporsi a digiuno (è possibile soltanto bere acqua) la notte precedente al test o di eseguire il prelievo in specifici momenti della giornata.
Durante il test
L'esame viene eseguito su un campione di sangue venoso prelevato da un braccio, in ospedale o ambulatorialmente. .
Domande Frequenti
Sì, nel caso in cui la variazione delle concentrazioni di calcio avvenga gradualmente, è possibile non manifestare alcun sintomo. In tal caso, l’alterazione dei livelli di calcio può essere riscontrata occasionalmente durante controlli di routine, e quindi seguita da una valutazione dei livelli di PTH.
Revisori
A cura di: Dr Antonio Fortunato, Direttore U.O.C. Patologia Clinica ASUR Marche.
Documento revisionato e condiviso dai componenti attivi del Gruppo di Studio “ELAS” della Società Italiana di Biochimica Clinica e Biologia Molecolare Clinica (SIBioC): Lucia Belloni, Cinzia Carrozza, Aldo Clerico, Mario Correale, Giulia Canu, Ruggero Dittadi, Antonio Fortunato, Silvia Masotti, Marco Migliardi, Sara Rizzardi, Maria Teresa Sandri, Giulio Vignati.
Immagini Correlate
Pagine Correlate
In questo sito
Altrove sul web
Fonti
A.D.A.M. Medical Encyclopedia. Pseudohypoparathyroidism. Updated May 13, 2020. Accessed September 12, 2021. https://medlineplus.gov/ency/article/000364.htm
A.D.A.M. Medical Encyclopedia. Calcium blood test. Updated September 1, 2021. Accessed September 8, 2021. https://medlineplus.gov/ency/article/003477.htm
A.D.A.M. Medical Encyclopedia. Hypercalcemia. Updated September 1, 2021. Accessed September 9, 2021. https://medlineplus.gov/ency/article/000365.htm
A.D.A.M. Medical Encyclopedia. Hyperparathyroidism. Updated September 1, 2021. Accessed September 8, 2021. https://medlineplus.gov/ency/article/001215.htm
A.D.A.M. Medical Encyclopedia. Hypoparathyroidism. Updated September 1, 2021. Accessed September 8, 2021. https://medlineplus.gov/ency/article/000385.htm
A.D.A.M. Medical Encyclopedia. Parathyroid hormone (PTH) blood test. Updated September 1, 2021. Accessed September 8, 2021. https://medlineplus.gov/ency/article/003690.htm
Bilezikian JP, Brandi ML, Eastell R, et al. Guidelines for the management of asymptomatic primary hyperparathyroidism: summary statement from the Fourth International Workshop. J Clin Endocrinol Metab. 2014;99(10):3561-3569. doi:10.1210/jc.2014-1413
Fuleihan GE, Juppner H. Parathyroid hormone assays and their clinical use. In: Rosen CJ, ed. UpToDate. Updated November 5, 2019. Accessed September 10, 2021. https://www.uptodate.com/contents/parathyroid-hormone-assays-and-their-clinical-use
Fuleihan GE, Silverberg SJ. Patient education: Primary hyperparathyroidism (beyond the basics). In: Rosen CJ, ed. UpToDate. Updated January 16, 2020. Accessed September 10, 2021. https://www.uptodate.com/contents/primary-hyperparathyroidism-beyond-the-basics
Fuleihan GE, Silverberg SJ. Primary hyperparathyroidism: Diagnosis, differential diagnosis, and evaluation. In: Rosen CJ, ed. UpToDate. Updated January 16, 2020. Accessed September 10, 2021. https://www.uptodate.com/contents/primary-hyperparathyroidism-diagnosis-differential-diagnosis-and-evaluation
Khan M, Jose A, Sharma S. Physiology, parathyroid hormone. In: StatPearls. Updated March 21, 2021. Accessed September 12, 2021. https://www.ncbi.nlm.nih.gov/books/NBK499940/
Lewis JL. Hypocalcemia (low level of calcium in the blood). Merck Manuals Professional Edition. Updated April 2020. Accessed September 8, 2021. https://www.merckmanuals.com/home/hormonal-and-metabolic-disorders/electrolyte-balance/hypocalcemia-low-level-of-calcium-in-the-blood
Lewis JL. Hypoparathyroidism. Merck Manuals Professional Edition. Updated July 2021. Accessed September 8, 2021. https://www.merckmanuals.com/home/hormonal-and-metabolic-disorders/parathyroid-disorders/hypoparathyroidism
Lewis JL. Overview of parathyroid function. Merck Manuals Professional Edition. Updated July 2021. Accessed September 8, 2021. https://www.merckmanuals.com/home/hormonal-and-metabolic-disorders/parathyroid-disorders/overview-of-parathyroid-function
Mannstadt M. Parathyroid hormone secretion and action. In: Rosen CJ, ed.. UpToDate. Updated March 22, 2021. Accessed September 4, 2021. https://www.uptodate.com/contents/parathyroid-hormone-secretion-and-action
MedlinePlus: National Library of Medicine. Parathyroid hormone (PTH) test. Updated December 17, 2020. Accessed September 7, 2021. https://medlineplus.gov/lab-tests/parathyroid-hormone-pth-test
National Institute of Diabetes and Digestive and Kidney Disease. Mineral & bone disorder in chronic kidney disease. Updated November 2015. Accessed September 12, 2021.
https://www.niddk.nih.gov/health-information/kidney-disease/mineral-bone-disorder
National Institute of Diabetes and Digestive and Kidney Disease. Primary hyperparathyroidism. Updated March 2019. Accessed September 8, 2021.
https://www.niddk.nih.gov/health-information/endocrine-diseases/primary-hyperparathyroidism
Perrier ND, Dickson PV, Figueroa AS. Parathyroid exploration for primary hyperparathyroidism. In: Carty SE, Rose CJ, eds. UpToDate. Updated April 6, 2020. Accessed September 12, 2021. https://www.uptodate.com/contents/parathyroid-exploration-for-primary-hyperparathyroidism
Shane E. Diagnostic approach to hypercalcemia. In: Rosen, CJ, ed. UpToDate. Updated August 31, 2020. Accessed September 8, 2021. https://www.uptodate.com/contents/diagnostic-approach-to-hypercalcemia

